Bekkenbodemdisfunctie verwijst naar een combinatie van symptomen en anatomische veranderingen die verband houden met het abnormaal functioneren van de structuren binnen het bekkenbodemcomplex, waaronder het ondersteunende weefsel, fascia genaamd, de bloed- en zenuwtoevoer en in het bijzonder de bekkenbodemspieren.
Deze disfunctie kan te maken hebben met een verhoogde of verminderde spanning of een gebrekkige coördinatie van de bekkenbodemspieren. Veranderingen in de ondersteuning van de bekkenorganen komen ook voor bij bekkenbodemdisfunctie en zijn bekend onder de term prolaps (van bekkenorganen). De klinische aspecten van bekkenbodemdisfunctie kunnen urologisch, gynaecologisch of colorectaal zijn en hangen vaak met elkaar samen. Het komt vaak voor en heeft een negatieve invloed op de kwaliteit van leven. Dit artikel heeft als primaire doel basisinzicht te geven in bekkenbodemdisfunctie met betrekking tot prevalentie, risicofactoren en symptomen en de beschikbare behandelingsopties.
Wat is de rol van de bekkenbodemspieren?
De bekkenbodemspieren vormen samen een soort 'hangmat' om het gewicht van de bekkenorganen te dragen en de anatomische positie ervan te behouden, zodat ze normaal functioneren.
De bekkenbodemspieren hebben drie belangrijke functies:
- Ondersteuning van de bekkenorganen; blaas, plasbuis, prostaat (bij mannen), vagina en baarmoeder (bij vrouwen), anus en endeldarm, als ook algemene ondersteuning voor de intra-abdominale structuren.
- Bijdragen aan continentie voor urine en ontlasting.
- Bijdragen aan seksuele functies zoals opwinding en orgasme.
Wat is bekkenbodemdisfunctie?
Als de bekkenbodem verzwakt, uitgerekt of er trauma ontstaat, bijvoorbeeld bij een bevalling, kan de normale ondersteuning verloren gaan. Dit kan leiden tot een risico op prolaps van de bekkenorganen (organen die zichtbaar uitzakken). Vaker leidt het verlies aan ondersteuning tot kleine veranderingen in de positie van organen, wat leidt tot een abnormale functie. Denk hierbij aan cystocele (uitstulping van de blaas tegen de voorwand van de vagina waardoor de normale mictie wordt beïnvloed) en rectokèle (uitstulping van het rectum tegen de achterwand van de vagina waardoor ontlasting kan achterblijven na de stoelgang).
Er zijn geen vaste parameters die bepalen dat er sprake is van een 'bekkenbodemaandoening'. De term wordt gebruikt als een verzamelnaam voor een aantal aandoeningen die voornamelijk invloed hebben op de blaas, anus en rectum en de seksuele functie.
Symptomen die kunnen voorkomen bij bekkenbodemdisfunctie zijn onder andere:
- Lagere urineweg disfunctie, LUTS (urine incontinentie, urgency, bemoeilijkte mictie, gevoel van onvolledige lediging, etc.)
- Darmdisfunctie (ontlastingsincontinentie, obstipatie, onvolledige lediging, belemmerde defecatie)
- Seksuele disfunctie (erectiele en ejaculatoire disfunctie, dyspareunie, orgasmestoornissen)
- Pijn aan/in de genitaliën en het bekken
Een disfunctie van de bekkenbodem kan ook leiden tot symptomen van een overactieve blaas (OAB), waaronder frequency, urgency, bedplassen en nycturie.
Bekkenbodemdisfunctie leidt vaak tot verschillende symptomen. LUTS wordt vaak geassocieerd met obstipatie en urine- en ontlastingsincontinentie en ze komen vaak naast elkaar voor.
Het gevoel van een onvolledige blaaslediging en dyspareunie (pijnlijke geslachtsgemeenschap) wordt vaak gemeld bij vrouwen met obstipatie. Deze twee symptomen zijn gerelateerd aan meer ernstige darmklachten. Bij mannen zijn LUTS en seksuele problemen sterk met elkaar geassocieerd.
Wie heeft er last van bekkenbodemdisfunctie?
De oorzaken en functionele processen van aandoeningen gerelateerd aan bekkenbodemdisfunctie worden niet volledig begrepen. Meerdere factoren, zoals een onjuiste toilethouding, leefstijlfactoren, chirurgisch of obstetrisch trauma, seksueel misbruik of het prikkelbare darmsyndroom kunnen van invloed zijn. Veel medicijnen kunnen bijwerkingen hebben die invloed hebben op de spierspanning van glad spierweefsel en skeletspieren, wat mogelijk bijdraagt aan incontinentie. Urologische, gynaecologische en colorectale symptomen door bekkenbodemdisfunctie zijn vaak onderling gerelateerd.
Leeftijd is een risicofactor voor bekkenbodemdisfunctie, obesitas en vaginale bevalling zijn andere risicofactoren. Maar het is een wijdverbreid misverstand dat alleen vrouwen problemen ondervinden en alleen diegenen die een trauma hebben opgelopen bij de bevalling. Daarom wordt disfunctie van de bekkenbodem vooral onderzocht bij vrouwen, hoewel er rapporten zijn dat wel één op de acht mannen bekkenbodemproblemen heeft.
Naarmate de wereldbevolking ouder wordt, blijkt verzakking van bekkenbodemorganen ook een groeiend probleem te zijn.
Hoe vaak komt bekkenbodemdisfunctie voor?
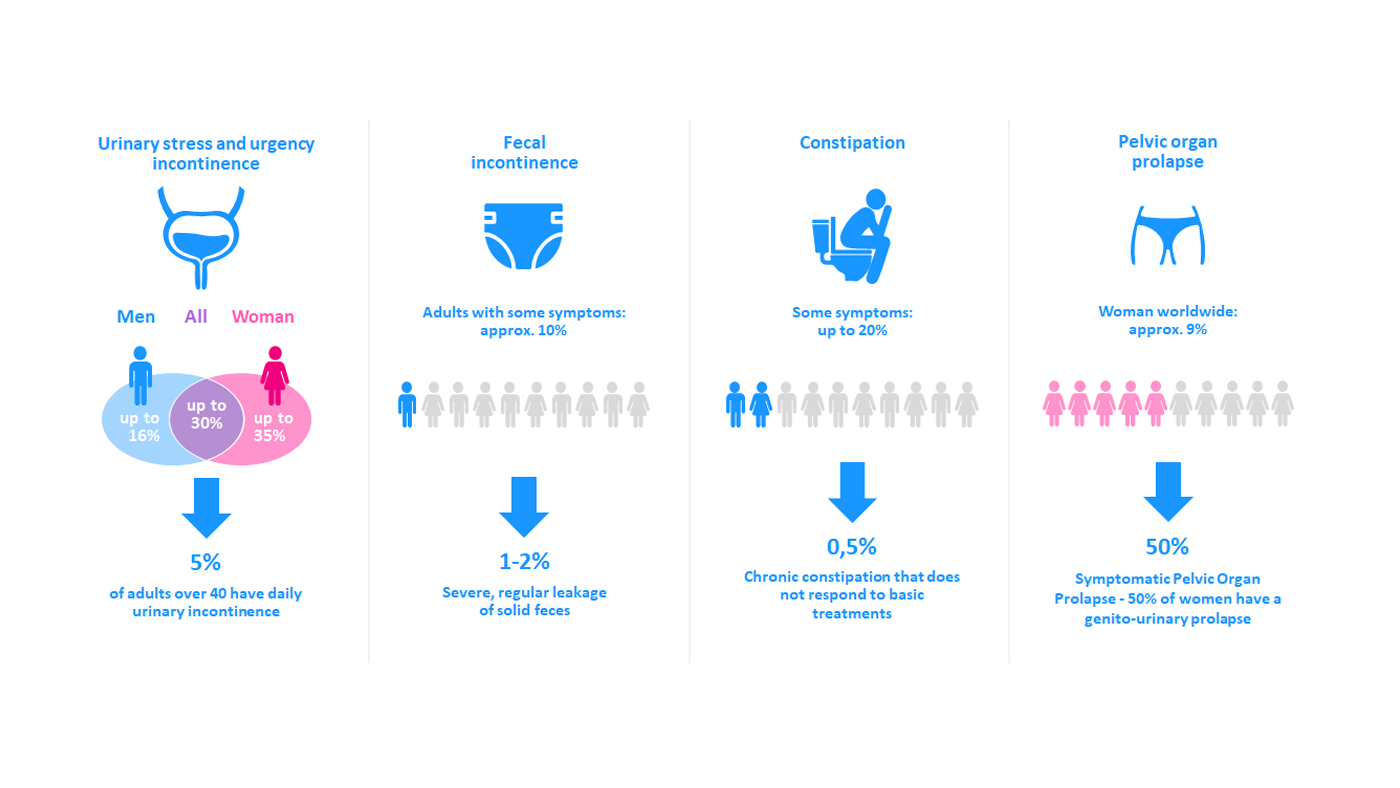
Omdat er veel symptomen en aandoeningen van bekkenbodemdisfunctie zijn, is het moeilijk om de totale incidentie vast te stellen. Het is echter duidelijk dat bekkenbodemdisfunctie veel voorkomt bij vrouwen en zelfs wordt beschouwd als een volksgezondheidsprobleem. Maar niet alleen vrouwen hebben ermee te maken: 35% van de vrouwen en 16% van de mannen heeft last van urine-incontinentie.

(The Pelvic Floor Society UK, Bekkenbodemrapport 2021)
Een ander onderzoek meldt dat ongeveer 32% van de vrouwen in de VS ten minste één bekkenbodemdisfunctie heeft en dat dit percentage meer dan verdubbelt voor vrouwen ouder dan 80 jaar. Het meest voorkomende symptoom van bekkenbodemdisfunctie was een darmdisfunctie. Deze werd door 25% ervaren. Ook komt het vaak voor dat patiënten meerdere symptomen hebben, zoals werd opgemerkt in een onderzoek waarbij 82% van de patiënten met defecatiestoornissen ook meerdere plasklachten had.
Waarom is bekkenbodemdisfunctie een reden tot zorg?
De impact van ernstige bekkenbodemaandoeningen op de kwaliteit van leven is enorm en het is niet ongewoon dat patiënten tot tien jaar klachten ervaren voordat ze de juiste zorgverlener vinden om de aandoening en de gevolgen ervan op de juiste manier te behandelen. Onderzoeken tonen aan dat ongeveer 40% bezorgd is en 20% zelfs depressief als gevolg van de symptomen die worden veroorzaakt door bekkenbodemdisfunctie. Andere onderzoeken tonen een negatieve invloed op het werk aan, waarbij 33% van de vrouwen aangaf dat urine-incontinentie de concentratie en het vermogen om taken zonder onderbreking af te ronden, beïnvloedt.
Een bijkomend aspect is dat bekkenbodemproblemen die leiden tot blaas- en/of darmincontinentie sterke schaamtegevoelens veroorzaken en er een taboe op rust, meer dan op andere medische aandoeningen. Er niet over praten kan leiden tot sociaal isolement, wat een aanzienlijke impact heeft op de geestelijke gezondheid en het welzijn.
Wat zijn de meest voorkomende managementopties voor bekkenbodemdisfunctie?
Zoals hierboven beschreven zijn bekkenbodemdisfuncties complex en therapeutische interventies moeten altijd worden afgestemd op de specifieke behoeften van het individu. Vaak is een multidisciplinaire aanpak nodig. Hieronder volgt een selectie van enkele veelvoorkomende behandelopties.
Aanpassingen in leefstijl
- Dieet: vermijden van alcohol, cafeïne, zuur voedsel/drank, suiker, kunstmatige zoetstoffen, gekruid voedsel en sigaretten (gerelateerd aan problemen met de blaas maar ook met de darmen). Verhoging vocht- en vezelinname (om obstipatiesymptomen te verminderen)
- Gewichtsverlies vermindert symptomen gerelateerd aan bekkenbodemdisfunctie, bijvoorbeeld een gewichtsvermindering van 3-5% kan urine-incontinentie met ongeveer 50% verminderen.
- Bekkenbodemoefeningen (Kegel) en spieroefeningen om de bekkenbodem te versterken.
Medicijnen
- Topicaal oestrogeen voor blaasfrequentie, aandrang en dyspareunie.
- Anticholinergica voor overactieve blaas.
- Beta3 agonisten voor een overactieve blaas.
- Osmotische of stimulerende laxeermiddelen om de symptomen van obstipatie te verlichten.
Het is belangrijk om zowel de blaas- als de darmsymptomen op te volgen, omdat medicatie voor de blaas invloed kan hebben op de darmen, anticholinergica kunnen bijvoorbeeld obstipatie veroorzaken.
Chirurgie
Voor de meest voorkomende aandoeningen (urine-incontinentie, cystocele, rectokèle en rectale verzakking) is chirurgisch ingrijpen, welke altijd geïndividualiseerd wordt, beschikbaar.
Chirurgie kan vaak het anatomische probleem zoals een verzakking corrigeren, maar zoals bij alle chirurgie is er vaak een zeker risico aan verbonden. Omdat de aandoeningen veel voorkomen, leidt dit in de meeste landen ook tot lange wachttijden voor chirurgie. Na een operatie is vaak aanvullende bekkenbodemzorg nodig.
Conservatieve therapie, waaronder revalidatie van de bekkenbodemspieren, moet altijd worden geprobeerd voordat tot een operatie wordt overgegaan. Er moet meer bekendheid worden gegeven aan de behandelopties voor bekkenbodemdisfunctie en het is belangrijk dat patiënten worden geïnformeerd over het bestaan van niet-chirurgische ingrepen die klachten kunnen verlichten.
Intermitterende katheterisatie en darmspoelen (ook wel transanale irrigatie genoemd)
Intermitterende katheterisatie (IC) wordt beschouwd als de gouden standaard bij de meeste neurologische patiënten met aandoeningen aan de lagere urinewegen. Het is zeer geschikt om de kwaliteit van leven te verbeteren, ook bij patiënten met bekkenbodemdisfunctie. IC bootst de natuurlijke manier van plassen na en zorgt ervoor dat de blaas volledig leeg is, dus geen resturine bevat, na de IC-procedure. Resturine kan het risico op urineweginfecties en urineverlies verhogen.
Darmspoelen, dat wil zeggen door water via de anus in te brengen, is een effectieve manier voor het legen van de darm. Voor veelvoorkomende symptomen van bekkenbodemdisfunctie, zoals onvolledige stoelgang, passieve ontlastingsincontinentie, inclusief vervuiling van het ondergoed na de stoelgang, en rectokèle is het meestal voldoende om een klein volume water (<250 ml) te gebruiken zodat de symptomen worden verlicht en de kwaliteit van leven wordt verbeterd.
Op welke manier kunnen IC en darmspoelen mensen met bekkenbodemdisfunctie helpen?
Veel patiënten weten niet dat er mogelijkheden zijn om incontinentie te behandelen. Het hoeft niet geaccepteerd te worden als een natuurlijk onderdeel van het ouder worden, een verwacht gevolg van een bevalling of een typisch gevolg van een vertraagde ontwikkeling bij kinderen en jongeren. Onderzoeken tonen aan dat voor vrouwen die geholpen zijn met conservatieve methoden geen chirurgie nodig is. Hierdoor lopen zij niet de risico’s die chirurgie met zich meebrengt (vooral het inbrengen van gaasjes). IC en darmspoelen kunnen deze patiënten mogelijk helpen controle te krijgen over hun continentieproblemen en de kwaliteit van leven te verbeteren.
IC kan een optie zijn wanneer een patiënt:
- Stress- of aandrangincontinentie
- Problemen met urineweginfecties door onvolledige lediging van de blaas
- Urineverlies dat maandverband vereist en als hinderlijk wordt ervaren (geur enz.) voor de gebruiker
- Urineverlies als dat een obstakel vormt voor lichamelijke activiteit
- Angst voor een operatie of in afwachting van een operatie
Darmspoelen kan een optie zijn wanneer een patiënt:
- Fecaal incontinent is of angst heeft daarvoor
- Pijn of druk in het bekkengebied heeft
- Het gevoel heeft dat er iets achterblijft en vaak aandrang heeft
- Rectale of vaginale digitatie toepast om de stoelgang te vergemakkelijken
- Moeite heeft om de ontlasting op gang te brengen of te beëindigen of overmatig moet persen tijdens de ontlasting
- Elke dag miniklysma's met laxeermiddelen moeten gebruiken en zich daar niet goed bij voelt